Você sente uma queimação ou formigamento persistente na parte interna do tornozelo, que se espalha para a sola do pé? Pode ser mais do que um simples cansaço. Muitas pessoas convivem com esse desconforto por meses, atribuindo-o a longas horas em pé ou ao uso de um calçado novo, sem imaginar que pode se tratar de uma compressão nervosa.
Na prática, a síndrome do túnel do tarso é uma condição que afeta um nervo essencial para a sensibilidade e movimento do pé. O que muitos não sabem é que, sem o cuidado adequado, o problema pode evoluir e limitar atividades simples, como caminhar ou calçar um sapato.
Uma leitora de 42 anos nos perguntou: “Começou com um leve formigamento no calcanhar, mas agora sinto choques e uma dor que não passa. Será que é só fascite plantar?”. Sua dúvida é muito comum e mostra a importância de entender as diferenças.
O que é a síndrome do túnel do tarso — explicação real, não de dicionário
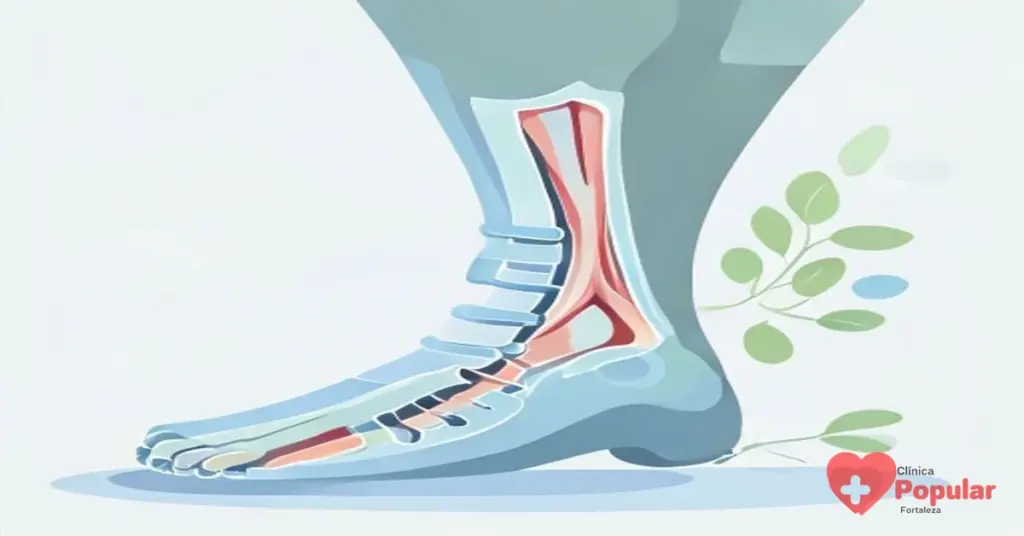
Imagine um “canal” rígido na parte interna do seu tornozelo, por onde passam tendões, vasos sanguíneos e um importante nervo: o tibial posterior. A síndrome do túnel do tarso acontece quando esse nervo fica comprimido dentro desse espaço apertado, chamado de túnel do tarso.
É como se um fio elétrico fosse apertado contra uma parede. A comunicação fica prejudicada, gerando sinais de dor, formigamento e, com o tempo, fraqueza. Diferente de uma lesão muscular que melhora com repouso, a compressão nervosa muitas vezes persiste e exige uma abordagem específica.
Síndrome do túnel do tarso é normal ou preocupante?
É importante deixar claro: sentir dor ou formigamento no pé não é normal e não deve ser ignorado. Enquanto um incômodo passageiro pode ser fruto de um esforço pontual, os sintomas da síndrome do túnel tarsiano são persistentes e tendem a piorar.
É mais comum do que parece em pessoas que praticam atividades de alto impacto, têm trabalhos que exigem longas horas em pé, ou possuem condições como o pé plano (chato). O preocupante é quando se tenta conviver com a dor, adiando a busca por ajuda. Segundo relatos de pacientes, o arrependimento mais comum é não ter procurado um médico antes.
Síndrome do túnel do tarso pode indicar algo grave?
Sim, pode. Embora muitas vezes tenha causas mecânicas, como um esporão ou um cisto, a compressão do nervo tibial também pode ser um sinal de alerta para doenças sistêmicas. Condições como diabetes mal controlado, artrites inflamatórias e até problemas na tireoide podem contribuir para o surgimento ou agravamento da neuropatia compressiva.
Ignorar os sintomas permite que a compressão prossiga, podendo levar a uma lesão nervosa permanente. A Organização Mundial da Saúde (OMS) destaca que o diabetes é uma das principais causas de neuropatias periféricas no mundo, o que reforça a necessidade de uma avaliação médica completa.
Causas mais comuns
Identificar a origem é o primeiro passo para um tratamento eficaz. As causas da síndrome do túnel do tarso se dividem em alguns grupos principais:
Traumas e fatores mecânicos
Fratura ou torção no tornozelo que gere inchaço e reduza o espaço do túnel; a presença de cistos, varizes ou tumores benignos que comprimam o nervo; e deformidades no pé, como o pé plano ou o esporão do calcâneo.
Doenças sistêmicas e inflamatórias
Artrite reumatoide e outras doenças que causam inflamação e inchaço nos tecidos; diabetes, que pode predispor a neuropatias; e hipotireoidismo, que está associado a retenção de líquidos e inchaço.
Fatores ocupacionais e hábitos
Atividades repetitivas de impacto (corrida, salto); uso constante de calçados inadequados, principalmente apertados ou sem amortecimento; e a obesidade, que aumenta a carga e a pressão sobre a estrutura do pé e tornozelo.
Sintomas associados
Os sinais costumam ser progressivos e muito característicos. O principal é uma dor em queimação ou pontada na parte interna do tornozelo, que se irradia para a sola do pé e, por vezes, para os dedos. Acompanhando a dor, é frequente sentir:
Formigamento ou dormência na planta do pé e calcanhar; sensação de “choques” ou “fisgadas” que pioram com a atividade física; inchaço local (nem sempre visível); e uma fraqueza progressiva, com dificuldade para ficar na ponta dos pés.
Um detalhe crucial: muitos pacientes relatam que os sintomas pioram à noite, atrapalhando o sono. Se você se identifica com essa descrição, é um forte indício para buscar uma avaliação profissional responsável.
Como é feito o diagnóstico
O diagnóstico começa com uma conversa detalhada e um exame físico minucioso, realizado por um ortopedista ou neurologista. O médico vai reproduzir a compressão do nervo (teste de Tinel) e verificar pontos específicos de dor. Para confirmar a suspeita e afastar outras causas, como problemas na coluna lombar, exames complementares são solicitados.
A eletroneuromiografia é o exame padrão-ouro, pois avalia a condução elétrica do nervo e confirma o local da compressão. Já a ressonância magnética do tornozelo pode mostrar alterações anatômicas, como cistos ou inflamações. O Ministério da Saúde enfatiza a importância do diagnóstico preciso para direcionar o tratamento correto e evitar a cronificação da dor.
Tratamentos disponíveis
A boa notícia é que a maioria dos casos responde bem a tratamentos não cirúrgicos, especialmente quando diagnosticados cedo. O plano é sempre individualizado, mas geralmente inclui:
Modificação de atividades: reduzir impactos e repouso relativo; imobilização: uso temporário de uma bota ortopédica para diminuir a pressão; medicação: anti-inflamatórios e, em alguns casos, medicamentos para dor neuropática; fisioterapia: com foco em exercícios de alongamento, fortalecimento e técnicas para descomprimir o nervo; e infiltração: aplicação local de corticóide para reduzir a inflamação ao redor do nervo.
Quando o tratamento conservador não traz alívio após alguns meses, ou se há uma causa estrutural clara (como um cisto grande), a cirurgia de liberação do túnel do tarso pode ser indicada. O procedimento abre o ligamento que forma o “teto” do túnel, criando mais espaço para o nervo. A recuperação pós-operatória é uma fase fundamental para o sucesso.
O que NÃO fazer
Enquanto busca ajuda profissional, evite medidas que podem mascarar o problema ou piorá-lo. Não ignore a dor e continue com atividades de alto impacto. Não use calor local por tempo prolongado, pois pode aumentar o inchaço e a compressão. Não se automedique com remédios fortes sem orientação. Não use palmilhas ou calçados ortopédicos genéricos sem avaliação – eles podem até piorar a compressão se não forem os adequados.
Também é um erro achar que essa condição é “prima” da síndrome do túnel do carpo e que os tratamentos são os mesmos. Cada compressão nervosa tem suas particularidades.
Se os sintomas persistem ou estão piorando, você pode estar ignorando um problema mais sério. Uma avaliação médica rápida pode evitar complicações.
Perguntas frequentes sobre síndrome do túnel do tarso
1. A síndrome do túnel do tarso tem cura?
Sim, na grande maioria dos casos tem. Com o diagnóstico correto e o tratamento adequado – que pode ser conservador ou cirúrgico – é possível aliviar completamente os sintomas e recuperar a função normal do pé. O sucesso depende muito da causa de base e do tempo de evolução do problema.
2. Como diferenciar da fascite plantar?
É uma dúvida muito comum. A fascite plantar causa dor aguda no calcanhar, principalmente ao dar os primeiros passos pela manhã. Já a síndrome do túnel tarsiano geralmente apresenta dor mais difusa, com queimação e formigamento que se irradiam, e os sintomas sensitivos (dormência, choques) são mais proeminentes.
3. Quem é o médico especialista para tratar?
O ortopedista com experiência em pé e tornozelo é o especialista mais indicado. Em alguns casos, um neurologista ou um médico fisiatra também podem participar do diagnóstico e do acompanhamento da recuperação.
4. O problema pode voltar depois do tratamento?
Pode, especialmente se os fatores de risco não forem controlados. Por exemplo, se a causa for o diabetes descontrolado ou um pé plano não corrigido, há chance de recidiva. Por isso, o tratamento deve sempre incluir o manejo da causa subjacente.
5. A cirurgia é muito invasiva? Qual o tempo de recuperação?
A cirurgia é considerada de pequeno a médio porte. A recuperação inicial envolve o uso de muletas e imobilização por algumas semanas. A volta às atividades leves pode ocorrer em 1-2 meses, mas a recuperação completa e o retorno a esportes de impacto podem levar de 4 a 6 meses.
6. Posso fazer exercícios com essa síndrome?
Depende. Atividades de baixo impacto, como natação e ciclismo, geralmente são bem toleradas. Já corridas, saltos e esportes que exigem mudanças bruscas de direção devem ser evitados durante a fase de tratamento. Um fisioterapeuta pode guiar os exercícios seguros.
7. O código G57.5 no meu prontuário significa isso?
Exatamente. O código G57.5 da CID-10 é a classificação internacional para a síndrome do túnel do tarso. Se você vê isso em um laudo, é o termo técnico para a condição.
8. Existe relação com outras síndromes compressivas?
Sim. É possível que uma pessoa tenha predisposição a compressões nervosas em diferentes locais. Não é raro encontrar pacientes com queixas simultâneas ou sequenciais de síndromes compressivas no punho (túnel do carpo) e no tornozelo (túnel do tarso).
Revisão médica: Conteúdo revisado por profissional de saúde (CRM ativo).
Última atualização: Abril de 2026
Este conteúdo tem caráter informativo e não substitui a consulta médica. Procure sempre um profissional de saúde para diagnóstico e tratamento adequados.
Encontre clínicas com preços acessíveis e agendamento rápido.
👉 Ver clínicas disponíveis