Você já se deparou com feridas ou manchas na pele que parecem surgir do nada, sem uma explicação clara? Ou conhece alguém que vive com lesões cutâneas que nunca cicatrizam direito, apesar de vários tratamentos? É uma situação que gera muita angústia, tanto para quem tem as lesões quanto para a família.
O que muitos não sabem é que, em alguns casos, essas marcas podem ser o reflexo visível de um sofrimento interno profundo. A dermatite factícia, também conhecida como dermatite artefacta, é uma condição complexa que vai muito além da pele. Ela representa um pedido de ajuda silencioso, muitas vezes mascarado por histórias confusas sobre a origem dos ferimentos. Para uma visão médica aprofundada sobre transtornos factícios, a Classificação Internacional de Doenças da OMS oferece um referencial importante. Além disso, o Conselho Federal de Medicina (CFM) destaca a importância do diagnóstico diferencial em casos de lesões cutâneas de origem não clara.
Uma paciente de 28 anos nos perguntou, com voz baixa, se era possível uma alergia causar queimaduras lineares e perfeitamente delimitadas. Sua dúvida revelava o cerne do problema: a desconexão entre o sintoma físico e sua causa psicológica. Este é um desafio comum enfrentado por dermatologistas e psiquiatras, que precisam trabalhar em conjunto para desvendar a real natureza do problema.
O que é dermatite factícia — explicação real, não de dicionário
Na prática, a dermatite factícia é uma condição em que um indivíduo causa intencionalmente lesões na própria pele, mas frequentemente nega essa ação quando questionado. Diferente de outras formas de dermatite, como a dermatite atópica, não há um alérgeno ou agente externo causador. A “causa” é um impulso interno, geralmente ligado a dificuldades emocionais severas, transtornos de personalidade ou como um mecanismo para chamar atenção para um sofrimento que não consegue ser verbalizado.
É crucial entender que quem sofre de dermatite factícia não está “fingindo” uma doença. O sofrimento é real, mas sua origem é psicológica. O ato de causar a lesão pode ser um mecanismo de enfrentamento disfuncional para lidar com traumas, estresse extremo ou sentimentos de vazio e desamparo. A pessoa pode não ter plena consciência dos motivos profundos que a levam a esse comportamento, o que torna o diálogo acolhedor e não acusatório fundamental.
O perfil dos pacientes pode variar muito, mas estudos apontam para uma maior prevalência em mulheres jovens e em profissionais da área da saúde, que têm maior acesso a informações e, por vezes, a meios para causar as lesões. A condição está frequentemente associada a outros transtornos psiquiátricos, como transtorno de personalidade borderline, depressão maior e transtornos de ansiedade, conforme documentado em publicações do PubMed/NCBI.
Sinais e sintomas: como identificar (além das lesões óbvias)
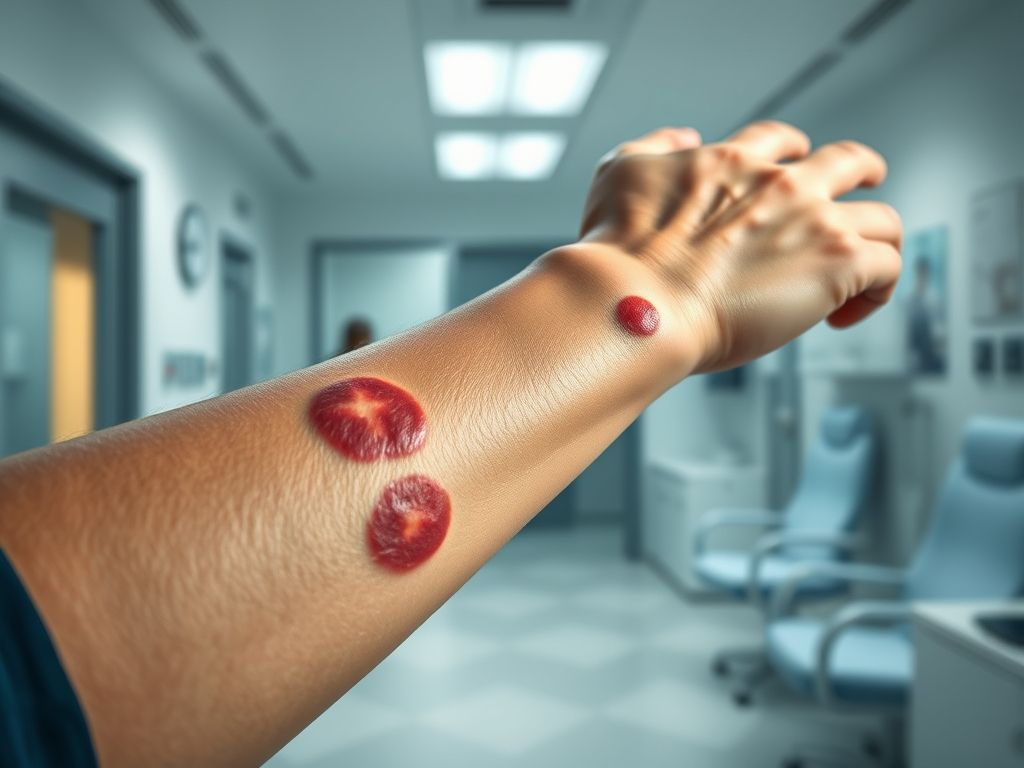
As lesões da dermatite factícia costumam ter características peculiares que despertam a suspeita do médico experiente. Elas frequentemente aparecem em áreas do corpo que são facilmente alcançáveis pelas mãos do próprio paciente, como braços, pernas, tórax e rosto. A morfologia é muitas vezes geométrica, com bordas nítidas e anguladas (como queimaduras de cigarro, cortes lineares ou escoriações profundas), o que contrasta com a maioria das doenças dermatológicas naturais, que tendem a ter bordas mais irregulares.
Além do aspecto físico, o histórico contado pelo paciente é um grande indicativo. É comum haver discrepâncias entre a história relatada e o aspecto clínico da lesão. O paciente pode dar explicações vagas, mudar o relato em diferentes consultas ou apresentar um conhecimento surpreendentemente detalhado sobre procedimentos médicos e terminologia. Outro sinal de alerta é a falta de resposta a tratamentos convencionais para doenças de pele, que normalmente seriam efetivos.
O comportamento do paciente durante a consulta também é revelador. Pode haver uma atitude de indiferença ou minimização diante de lesões graves (la belle indifférence), ou, pelo contrário, uma demanda excessiva por exames e intervenções. A relação com a equipe médica pode ser conflituosa, com desconfiança e recusa a seguir recomendações, especialmente aquelas que envolvem avaliação psiquiátrica.
Causas e fatores de risco: por que alguém faria isso?
As causas da dermatite factícia são multifatoriais e profundamente enraizadas na psique do indivíduo. Não se trata de um simples “chamar a atenção” no sentido pejorativo, mas sim de uma expressão de angústia psicológica intensa. Em muitos casos, há um histórico de abuso, negligência ou trauma na infância. O autodano pode ser uma forma de externalizar uma dor emocão insuportável, convertendo-a em uma dor física que, paradoxalmente, parece mais controlável.
Outra motivação comum é a necessidade de assumir o “papel de doente”. Para algumas pessoas, estar doente pode trazer ganhos secundários, como receber cuidado, atenção e afeto que não conseguem obter de outra forma. Em um contexto de solidão ou de relacionamentos familiares disfuncionais, as lesões podem se tornar uma linguagem não verbal para comunicar necessidade. Em profissionais da saúde, a condição pode estar ligada ao estresse extremo, à síndrome de burnout e a um acesso facilitado a instrumentos médicos.
Fatores de risco identificados incluem: sexo feminino, idade entre 20 e 40 anos, presença de outros transtornos psiquiátricos (especialmente transtornos de personalidade, depressão e ansiedade), histórico de doenças médicas reais na infância que geraram muita atenção, e profissões ligadas à área da saúde. É uma condição que desafia a divisão tradicional entre psiquiatria e dermatologia, exigindo uma visão integrada do paciente.
Diagnóstico: um caminho delicado e multidisciplinar
Diagnosticar a dermatite factícia é um dos maiores desafios na medicina, pois requer excluir todas as possíveis causas orgânicas e, ao mesmo tempo, abordar a suspeita psicológica com extrema sensibilidade para não afastar o paciente. O processo começa com uma anamnese detalhada e um exame dermatológico minucioso. O médico deve investigar o histórico completo, o surgimento e a evolução de cada lesão, sempre com uma postura empática e não confrontadora.
Exames complementares são frequentemente necessários para descartar doenças autoimunes (como lúpus ou vasculites), infecções, doenças metabólicas ou dermatoses de origem alérgica. Biópsias de pele podem ser realizadas, e seu resultado costuma mostrar lesões inespecíficas ou padrões compatíveis com trauma externo, mas que não confirmam uma doença dermatológica primária. A Secretaria de Atenção Primária do Ministério da Saúde oferece protocolos que enfatizam a importância da abordagem integral do paciente com queixas crônicas e de difícil diagnóstico.
O momento crucial é o da comunicação do diagnóstico. A abordagem deve ser feita de forma cuidadosa, focando na ideia de que a equipe reconhece o sofrimento real do paciente e acredita que a origem do problema pode estar em um sofrimento emocional que se manifesta no corpo. Sugerir uma avaliação conjunta com psiquiatra ou psicólogo como parte essencial do tratamento para aliviar a dor, e não como uma acusação, é a chave para estabelecer uma aliança terapêutica.
Tratamento: cuidando da pele e da mente
O tratamento da dermatite factícia é necessariamente duplo: cuidar das lesões cutâneas para prevenir infecções e sequelas, e tratar a causa psicológica subjacente. O manejo dermatológico envolve curativos adequados, uso de medicamentos tópicos ou sistêmicos para tratar infecções secundárias e orientações para promover a cicatrização. O objetivo é minimizar danos físicos permanentes, como cicatrizes hipertróficas ou alterações de pigmentação.
O pilar central, porém, é a psicoterapia. A terapia cognitivo-comportamental (TCC) tem se mostrado eficaz em ajudar o paciente a identificar os gatilhos emocionais que levam ao comportamento autolesivo, desenvolver estratégias de enfrentamento mais saudáveis e trabalhar crenças distorcidas sobre si mesmo e seus relacionamentos. Em muitos casos, o uso de medicamentos psiquiátricos, como antidepressivos ou ansiolíticos, é indicado para tratar condições coexistentes, como depressão ou transtorno obsessivo-compulsivo.
A abordagem familiar é muitas vezes benéfica, pois ajuda a modificar dinâmicas relacionais que podem estar inadvertidamente reforçando o comportamento. O tratamento é de longo prazo e requer paciência, pois recaídas são comuns. O sucesso está menos na eliminação imediata das lesões e mais na construção de uma relação de confiança com a equipe de saúde e no desenvolvimento da capacidade do paciente de expressar seu sofrimento por meio de palavras.
Complicações: os riscos do não tratamento
Ignorar a dimensão psicológica da dermatite factícia e tratar apenas as lesões de pele pode levar a uma série de complicações graves. Do ponto de vista físico, as lesões autoinfligidas podem se tornar cada vez mais profundas e extensas, levando a infecções bacterianas graves (como celulite ou até sepse), necrose tecidual, perda de função de membros e cicatrizes desfigurantes permanentes. O uso de instrumentos não esterilizados também coloca o paciente em risco de contrair doenças como hepatite e tétano.
Psicologicamente, o ciclo de autodano, mentira, frustração médica e culpa tende a se agravar, podendo levar ao isolamento social, à perda do emprego e ao agravamento dos transtornos psiquiátricos de base. Em casos extremos, o comportamento pode evoluir para a simulação de doenças em órgãos internos (transtorno factício generalizado, ou Síndrome de Munchausen), uma condição ainda mais complexa e perigosa. O risco de suicídio também é elevado nesta população, destacando a urgência de um manejo adequado.
Prevenção e suporte: como ajudar a si mesmo ou a um familiar
A prevenção da dermatite factícia está intimamente ligada ao cuidado da saúde mental. Reconhecer sinais de sofrimento psicológico profundo, como isolamento, mudanças bruscas de humor, discursos de desesperança ou autodesvalorização, é o primeiro passo. Incentivar a busca por ajuda psicológica ou psiquiátrica diante desses sinais, desestigmatizando o tratamento mental, é fundamental.
Para familiares e amigos, a abordagem deve ser de apoio, e não de acusação. Confrontar a pessoa de forma agressiva sobre a origem das lesões tende a fazê-la se fechar ainda mais. Em vez disso, expressar preocupação com seu sofrimento geral e oferecer companhia para buscar ajuda profissional pode abrir portas. É importante que a rede de apoio também busque orientação para entender a condição e aprender a estabelecer limites saudáveis que não reforcem o comportamento doentio, mas que mantenham o canal de comunicação aberto.
Perguntas Frequentes (FAQ)
1. A dermatite factícia é a mesma coisa que automutilação?
Embora ambas envolvam autodano intencional, há uma diferença conceitual. A automutilação (como em transtornos de comportamento) é geralmente um ato para aliviar uma tensão emocional aguda, com lesões muitas vezes em padrões repetitivos. A dermatite factícia está mais ligada ao transtorno factício, onde o objetivo primário (consciente ou inconsciente) é assumir o papel de doente e obter cuidados médicos. As lesões podem ser mais elaboradas para simular uma doença orgânica.
2. A pessoa com dermatite factícia sabe que está causando as lesões?
Sim, no momento do ato, a pessoa tem consciência da ação física. No entanto, ela pode não ter plena consciência ou insight sobre os motivos psicológicos profundos que a levam a esse comportamento. Frequentemente, há uma negação da conexão entre o sofrimento emocional e as lesões, e o paciente pode genuinamente acreditar que tem uma doença física não diagnosticada.
3. É uma forma de tentativa de suicídio?
Geralmente não. O objetivo primário não é acabar com a vida, mas sim manipular o ambiente para obter cuidado ou expressar sofrimento. No entanto, o risco de suicídio nesta população é maior do que na média, devido à gravidade dos transtornos psiquiátricos associados. Qualquer lesão autoinfligida deve ser levada a sério e avaliada quanto ao risco de vida.
4. Como o médico pode ter certeza do diagnóstico se o paciente nega?
Raramente há “certeza” no sentido de uma confissão. O diagnóstico é clínico e por exclusão. Baseia-se na combinação de: lesões de morfologia incomum, histórico inconsistente, falta de resposta a tratamentos adequados e exclusão de outras doenças por exames. A confirmação muitas vezes vem com a melhora do paciente após o início da abordagem psicológica.
5. A condição tem cura?
Fala-se mais em controle e remissão do que em cura definitiva. Com tratamento psiquiátrico/psicológico adequado e de longo prazo, muitos pacientes conseguem interromper o comportamento autolesivo, aprender novas formas de lidar com suas emoções e ter uma vida funcional. Recidivas podem ocorrer em períodos de grande estresse.
6. Quais especialistas devem tratar essa condição?
O manejo ideal é multidisciplinar. Envolve um dermatologista para cuidar das lesões físicas, um psiquiatra para diagnóstico e manejo medicamentoso de transtornos associados, e um psicólogo (preferencialmente com experiência em terapia cognitivo-comportamental) para a psicoterapia. Em alguns casos, um clínico geral ou médico de família pode coordenar o cuidado.
7. Pode acontecer em crianças?
Sim, a dermatite factícia pode ocorrer em crianças e adolescentes. Nestes casos, é ainda mais crucial uma avaliação cuidadosa do ambiente familiar e escolar. Pode ser um sinal de abuso, negligência ou dificuldades emocionais severas. A abordagem deve sempre incluir os pais ou responsáveis.
8. Se eu desconfiar que um familiar tem isso, devo confrontá-lo?
Não diretamente. Um confronto acusatório geralmente leva à negação, à raiva e ao afastamento. A abordagem mais eficaz é expressar preocupação com o bem-estar geral da pessoa, comentar que você notou que ela parece estar sofrendo muito (seja com as lesões, seja emocionalmente) e oferecer seu apoio incondicional para buscar ajuda profissional, se ela quiser. Foque no sofrimento, não na culpa.
Este conteúdo tem caráter informativo e não substitui a consulta médica. Procure sempre um profissional de saúde para diagnóstico e tratamento adequados.
Encontre clínicas com preços acessíveis.
👉 Ver clínicas disponíveis